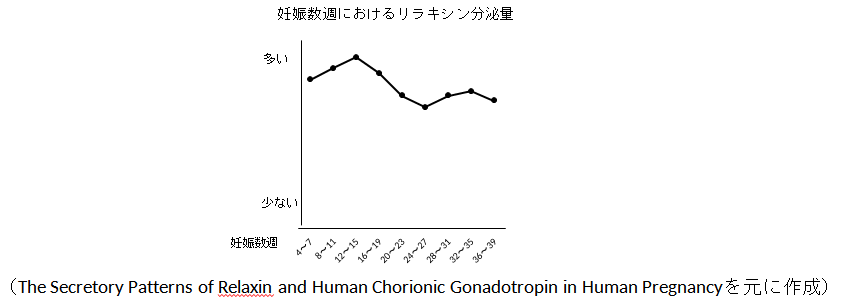
全身
骨粗鬆(しょう)症について
- 骨粗鬆症
- 腰痛の大きな原因でかつ見逃されやすいのが骨粗鬆(しょう)症です。高齢化社会では骨粗鬆症という病気が「骨が弱くなり骨折しやすくなる病気」として認識され始めていますが、患者さんによる骨粗鬆症の理解はいまだに不十分です。骨粗鬆症を「骨の老化現象」と考え、病気とは見なさず、特に治療をしない方が多くおられます。ここで重要なことは、完全な老化現象であれば一旦減ってしまった骨の量は戻らないことになります。しかし、外来でも経験するのでありますが、年齢とともに減少する骨の量を維持するだけでなく増加する患者さんが多くおられます。
本来、患者さんは手術は嫌なものです。しかし、骨粗鬆症ゆえに、発生する大腿骨頚部骨折(太ももの付け根の骨折)を受傷されると、本人の意思および全身状態にもかかわらず、残念ながら手術を施工せざるをえません。このことこそが、最も大切なのです。整形外科は基本的には癌のように命に関わらないため、絶対的な手術をうけねばならない患者さんは少ないと思われます。しかし、大腿骨頚部骨折を放っておくと、寝たきり状態になり、それこそ命の危険を伴います。患者さん自身にとっては骨折を生じて寝たきりになることも怖いのですが、それに伴う家族の介護の問題も非常に心配されます。
一回の転倒で本当に患者さんおよび家族の人生が、ガラッと変わってしまうかもしれないのです。そのためにも、もちろん転倒予防の筋力訓練は大切ですが、転倒した際に骨折をおこさない骨にしておくことも大切です。
内科の先生が様々な合併症を予防するために高血圧、糖尿病、高脂血症を治療するように整形外科医は全力で骨粗鬆症を予防する必要があります。
- 本当にいったん減ってしまった骨が増えるのですか?
- 以前は、骨粗鬆症は、お肌が皺になったり髪の毛が白くなるように、老化だから仕方がないと思われてきたものです。しかし、適切な治療をすれば必ず骨の量 は増加するのです。すなわち、骨の病気なのです。だからこそ、早期からの治療が効果を発揮します。
- 運動をすれば骨の量は増えるのですか?
- 寝たきりで過重のかからない骨は、急に骨の量は減ります。足の骨折で、しばらく(約一ヶ月)体重をかけなければ、若い人でも急激に骨の量は減るのです。すなわち、荷重のかかる運動や筋肉を刺激する運動は骨の量を必ず増やします。
- 牛乳が嫌いだから、骨が弱くなるのですか?もっと小魚を食べる必要があるのですか?
- 厚生労働省の示すカルシウム必要量が600mgとなっています。恐らく、それほど、日常生活の食事の中では不足していないと思います。当然、カルシウムをとることは重要ですが、最も大事な時期は、やはり成長期であります。この時期のカルシウムの不足は直接に関連すると思います。以前は、積極的にカルシウムを薬として投与していましたが、それが転倒時の骨折を予防するものではありません。
- 以前カルシウムの注射として筋肉注射をされましたが、それは食べるカルシウムの代わりですか?
- おそらく、この注射はカルシトニン製剤(エルシトニン)だと思います。この注射は現在では、骨粗鬆症の予防というよりむしろ、骨粗鬆症にともなう痛みに効果があることがわかってきました。それゆえ、骨粗鬆症に伴う腰痛のある方には薦められます。
- 太陽を浴びることが骨によいと言われたのですが?
- 食べたカルシウムは腸から吸収されます。その時、必要なのがビタミンDなのです。そのビタミンを元気にし、よりカルシウムを吸収しやすくする効果が太陽の光にはあるのです。それゆえ、現在でも飲み薬として活性型ビタミンD3製剤を投与します。
関節リウマチについて
- 関節リウマチ
- 「関節リウマチ」という病気は、一般に、非常にこわい病気であり、難病であると恐れられています。しかし、全体の70%の患者は進行が非常に緩やかであり、現在では早期発見にて上手につきあっていける病気であります。初期には、手足の関節などが腫れたり痛む症状が、ほっておくと体のあちこちの関節に起こり、次第に関節が変形してくる病気です。関節リウマチの患者さんは日本では約60~70万人おられると言われています。30~50歳代の女性に多くみられ、女性は男性の約3倍の頻度で発生します。この病気の原因については、まだ不明な点が多いのですが、遺伝子の影響があることはわかっていますが、母親がリウマチだから、必ずお子さんに遺伝するわけではありません。関節リウマチの初期の症状として、「朝のこわばり(朝起きた時に指が曲がりにくいが、しばらくすると気にならなくなる)」は大切であります。この時点で、リウマチの専門医に受診された時には、血液検査やレントゲン検査、そして他の関節の症状を総合的に判断し治療を開始いたします。血液検査の異常(リウマトイド因子陽性)が、患者さんへの誤解や医師の誤診に結びつくことがあります。現在、リウマチの早期診断の大切さがわかってきたために、より適切に診断し、早期に投薬することが大切ではありますが、リウマチでない患者に血液検査だけで診断され、投薬が行われることがあることは非常に残念です。正常の方の3~6%に血液検査のリウマトイド因子が陽性にでますし、関節リウマチの患者さんでも15~20%くらいの方は陰性なので血液検査だけでは判断できません。しかし、この4月からより感度や特異度の高い検査(抗CCP抗体)が、保険で受けられることになったことは、より早期の段階でリウマチ患者の発見につながると思われます。治療に関してもここ数年で、多くの研究者のおかげで、痛みをやわらげる薬(痛み止め、ステロイド)だけでなく、リウマチ自体の進行を抑え、関節の破壊を予防できる薬がたくさん開発されました。副作用を十分に医師も患者さんも注意をすれば、世間で思われているほど怖い薬ではありません。繰り返しになりますが、早期に診断し、早期に適切な薬を投与することが、治療の第一歩とかんがえます。しかし、約10%の、投薬に反応しない方には、滑膜切除術(内視鏡で関節の中を掃除する)、人工関節置換術などにより痛みのない生活が送れるのです。以前のように、リウマチにかかっても、不安に思うことなく上手に病気とつきあっていきましょう。
- 血液検査でリウマチと診断されたのですが、大丈夫ですか?
- 日常の診察でしばしば経験するのですが、リウマチ因子が陽性であるといわれた場合が多いのです。関節リウマチは、血液検査だけでは診断できません。この4月から、より感度や特異度の高い検査(抗CCP抗体)が、保険で受けられることになりましたが、絶対的なものではありません。特徴的な症状である「手の関節の腫れ」「朝のこわばり(朝起きると指が曲げにくい)」「左右対称の関節の腫れ」などを総合的に診断する必要があるのです。また、関節リウマチかどうか判断できずに経過を見ながら診断するときもあります。
- 母親がリウマチでしたので、私にも遺伝するのですか?
- 関節リウマチの原因については、まだ不明な点が多いのですが、遺伝子の影響があることはわかっていますが、母親がリウマチだから、必ずお子さんに遺伝するわけではありません。
- リウマチの薬のステロイドを飲みつづけると骨がぼろぼろになるのですか?
- リウマチの古くからの薬で、すぐに効果を発揮するという点で、ステロイドは非常に有効な薬だと思います。ただ、長期間、大量のステロイドを飲むことにより様々な副作用がでることがあります。特に、骨に関して、ステロイドによる骨粗鬆症(骨がもろくなる病気)が最も心配されますが、現在ではそれを防ぐ薬も同時に飲むように指導できます。もちろん、リウマチの 症状がよくなってくれば、徐々にステロイドの量を減らします。大事なことは、リウマチの薬を、患者さんの判断で、飲まなかったりすることが、病状を悪くしたりすることがありますので、主治医とよく相談して薬を飲んでください。
- リウマチの薬は一生のみ続けるのですか?
- 基本的には、リウマチの薬は長期間飲むことになります。しかし、痛み止めやステロイドは、徐々に減量し、抗リウマチ薬と呼ばれる、リウマチ自体による関節の破壊を防ぐ薬のみで病気とつき合うことが理想です。さらに、症状がやわらげば、薬を飲まずに症状がない患者もおられます。大事なことは、患者さんも、視蜴。医も、薬のいいところ、悪いところをよく理解し病気や薬に対して必要以上に、恐れないことです。
- 自分はリウマチだから、どんどん変形が進んでいくのですか?
- リウマチは、基本的に関節を破壊し変形をひきおこします。以前は、この変形を防ぐ薬がなく、痛みはとれても指やその他の関節の変形をひきおこしてましたが、現在は抗リウマチ薬を上手に服用することにより、明らかに成績もよくなってきております。患者さんが自分の病気や薬を、よく理解していただき、主治医と正直に一緒になって、この病気とたたかうことにより、症状もやわらぎ、変形もとめることができます。
手、腕、肩のしびれについて
- 手、腕、肩のしびれ
- しびれは他人には非常に理解されにくい症状です。しかしご本人とってはいてもたってもいられない不快感や辛さとして自覚し、夜間の不眠の原因となることも多いのです。手がしびれる、といった症状で安易に頚からの神経症状と診断され、頚椎牽引やマッサージによる治療を長期間受けている方も多いのです。しかし、頚以外に腕や肘、手首など神経に障害を生じやすい部位があり、これらは整形外科医が診察することで容易に診断、治療できることが多いのです。
しびれの感じ方は人によって様々で、「違和感がある」、「チクチクと痛い」、「感覚が鈍く、膜がかかった感じ」、「熱い」、「冷たい」、などと表現される方が多いです。しびれを生じる原因として、脳細胞が神経の束となり頚の骨(頚椎)の間を走行する脊髄神経と呼ばれる中枢の神経が障害される場合と、その脊髄からさらに枝分かれし、腋(ワキ)、腕、手首、を走行する末梢の神経が障害される場合、があります。これらの神経が障害される部位によって少しずつ症状が異なります。症状が進行すると指先の動きの鈍さが現れるのですが早期からこの動きの鈍さに気づいている方は少なく、診察時に初めて気づかれる方が意外と多いのです。なんといっても治療は早期に診断することであり、治療を早く開始することで症状が早期に改善しやすいのです。
私たちの診察室ではまず、どの部位がしびれるのか?を詳しく訊ねさせていただきます。患者さんの訴えを聞いただけで診断が容易につくことも多いからです。以下にしびれの部位や特徴的な症状を述べさせていただきます。もしご自身でも思い当たる症状がある場合には一度診察を受けていただくことを是非ともお勧めいたします。
- 家事や仕事があるため手関節や肘の固定による安静は受けたくないのですが・・・
- まずは家事や仕事の影響しないように夜間の就寝時のみ固定を行います。神経が圧迫をうける狭い部位を頻繁に動かすことで擦れが生じ神経の炎症が強くなる結果、しびれや痛みが増強します。まずは一日のうちの就寝時間の7~8時間を休める夜間装具(ナイトブレース)ことで症状が劇的に改善することも多いのです。
- 神経の手術は怖い感じがするが・・・
- 神経の手術は危険、とみなさんは考えられているようです。しかし経験のある医師が手術にあたれば問題はありません。神経の手術といっても神経に直接手術操作を加えるわけではありません。神経の圧迫原因となっている靭帯を切り神経を開放することが手術の目的です。最もよくある手根管症候群の手術である手根管開放術では2~3cm 程度の皮膚切開で手術が可能で手術時間は20~30分程度です。手根管、肘部管、ギオン管症候群の手術は当院では日帰り手術が可能です。
- 手術の時期はいつごろがよいのでしょうか・・・
- 基本的には手の動きの障害(運動障害)が生じ始めた時期は手術をしたほうが改善が得られやすいのです。ただし、動きの障害がなくても痛みが強くなった場合、不眠、就労困難、など生活上の障害が出現します。この場合にも手術を考慮したほうが良い場合も多くあります。お気軽に担当医師に相談してください。
手と手指のしびれ、痛み
- 手根管症候群
- 手の親指から薬指までの4本の指にしびれを感じる場合にはまず手根管症候群が考えられます。これは中高年の女性に多く、非常に多くの方が悩まれている疾患です。整形外科医にとっては診断が比較的容易で直ちに治療が開始できるのです。手根管症候群は手指を曲げる腱とともに走行している正中神経が手関節の掌側の部位(手根管)で圧迫を受けることによって生じます。この部位では強靭な靭帯(手根靭帯)によって腱と正中神経が束ねられているためこの部で圧迫を受けると最も弱い正中神経の症状が出現するのです。原因は不明であることが最も多く誰にでも起こりえる病気なのですが、女性では妊娠や閉経の時期に女性ホルモンのバランスが変化しこの症状が生じ易いのです。また、同時期に左右の両側の症状が出る場合もめずらしくありません。手首をよく使う職業やごく普通の日常生活のなかでも家事などで手首をよく使う動作によってもしびれが増悪します。手関節の炎症が生じやすいリウマチの方や透析を受けている方、手関節部の骨折後の変形のある方、にも生じることが多いのです。正中神経は親指から薬指までの4本の指の手のひら側に分布し感覚をつかさどるため、この部位にしびれが生じるのです。また、物をつまむなどの親指の動きも担っています。以下の症状があれば手根管症候群の可能性があります。
・手首をよく使ったあとにしびれや痛みの症状が増強する
・親指から薬指の夜間のピリピリとした痛みのため、明け方に目が覚める
・特に親指と人差し指の先の感覚が鈍く、紙やお札が数えられない
・物をつまみにくい、などの親指の動きにくさを感じる治療は第一に、しびれや疼痛を改善させる薬(ビタミンB12、消炎鎮痛剤)を内服、神経への刺激を軽減させることを目的に手関節の安静(装具による夜間の手関節の固定:ナイトブレース)を行います。これでも症状が改善しにくい場合には、痛みを抑えるステロイドと麻酔薬を混合した注射を手関節部に行います(正中神経ブロック注射)。痛みが増強し日常生活に大きな障害が生じる場合や親指の動きが悪くなった場合には手術(正中神経を圧迫している手根靭帯のみを切離することで神経の圧迫を解除します)も早期改善の有効な手段となります。
手~腕(肘下)しびれ、痛み
- 肘部管症候群、ギオン管症候群
- 手から肘のしびれ、特に小指側(手の甲側と掌側)がしびれる場合には腋(ワキ)から手まで走る尺骨神経が肘の内側を通る部位(肘部管)で圧迫を受けることがあります。これを肘部管症候群といいます。肘をよく使う仕事をしている方、野球など投球動作を行う方、子供のころに肘の骨折の経験がある方、などに見られる場合が多いのです。原因として、肘からの骨の突出(骨棘)、骨折後の神経周囲の癒着、肘関節から発生するガングリオン(袋状のできもの)などが神経を圧迫すること、などが挙げられます。これらはレントゲン撮影やMRIによって確認できます。以下の症状がある場合には診察を受けることがよいと思われます。
・指の動きが悪い(とくに小指が閉じにくい)
・手の甲側の指の間の筋肉が痩せこけて見える
・肘を深く曲げているとしびれが増強する治療は手根管症候群と同様に、内服薬(ビタミンB12、消炎鎮痛剤)、安静(一時的な肘の固定)、ブロック注射、を行います。スポーツなどにより過度のストレスを肘に与えたことによる一過性の症状である場合には、これらの運動を一時中止することで神経が回復し症状の改善が得られます。これらの治療で効果が得られない場合や指の動きが悪くなった場合には手術治療(神経の圧迫を解除)を行います。
また、この尺骨神経が手関節の小指側を通る部位(ギオン管)で圧迫を受ける場合には手首から先の小指のしびれや筋肉の痩せが生じ、これをギオン管症候群と言います。まずは肘部管症候群と同様、安静、ブロック注射、等の治療法を行うことで改善を図ります。症状が進行する場合には、神経の圧迫を解除する手術を行うこともあります。
肩から腕、手にいたるしびれ、痛み
- 頚椎症性神経根症、頚椎椎間板ヘルニア
- 肩から手指先までしびれる(とくに肩甲骨内側から肩周囲、上腕の外側の痛みが強い)場合、頚椎の間(椎間孔)を通って腕に走る神経根(脊髄神経から分岐し腕にのびる末梢神経)がこの部の骨の突出(骨棘)で圧迫されることが原因で、これを頚椎症性神経根症といいます。これは大変によく目にする疾患であり、非常に疼痛が強いために肩を反対の手で押さえながら診察室に入ってこられる方が多いのです。以下の症状が該当するか確認してください。
・背中で特に肩甲骨周囲あたりから痛みを感じ始めた
・次に、肩、腕から親指、人差し指につながるようなしびれがでてきた
・天井を見上げ頚を後方へのけぞる姿勢で疼痛が増強する
・夜間の肩甲骨周囲の強い痛みのために寝られない、朝方に目が覚めてしまう診断はレントゲン撮影を行うことで、頚椎から突出しする骨(骨棘)を確認することで診断できます。この骨棘は加齢にともなう変化であり、中高年以降の誰にでも起こりえます。また、まったく同じ神経根が圧迫されることが原因で症状が出現する頚椎椎間板ヘルニア(椎間板軟骨の一部が突出して神経根や脊髄神経を圧迫します)との診断が紛らわしい場合にはMRI検査を行うことで判断が可能です。
治療は、消炎鎮痛剤の内服、頚を回す等の痛みが増強する動きを避ける頚椎安静、もしくは頚椎牽引療法、疼痛の部位に痛み止めの注射を行うブロック療法、などにより神経の炎症を抑えることで疼痛を改善します。手術にいたることはめったにないのですが大変に強い炎症であるため、治癒するまでに3~4週間程度が必要になることもあります。大切なことは肩甲骨周囲に痛みを感じ始める初期に正確な診断を行い、直ちに治療を開始することで随分と疼痛の軽減が早められます。この症状がある場合にはなるべく早く受診してください。
両手指、足底のしびれ
- 頚椎症性脊髄症、糖尿病性末梢神経炎
- 両手や両足に痺れがある場合には頚椎の中を通る中枢神経である脊髄障害(頚椎症性脊髄症:脊椎疾患の項を参照)があります。両手のしびれ、動きの悪さ、両足底のしびれ(ものが張付いた感覚で気持ち悪い)、両足が前に出にくい、などの初期症状から始まります。進行すれば手足の麻痺に至ることがあります。レントゲン、MRIで比較的容易に診断が可能です。
また、内科疾患である糖尿病も手足先から痺れが生じます(糖尿病性末梢神経炎)。糖尿病による末梢の血流の障害が末梢神経に障害を及ぼししびれが発症します。糖尿病だからしびれは仕方が無い、と思い込む前に頚椎疾患が隠れていないかを診断することが重要です。糖尿病性末梢神経炎では感覚のみが障害され、手足の運動障害は生じません。そのため、動きの悪さなど麻痺の進行に気づいた場合にはMRI検査などによって頚椎疾患の有無を確認することが大切です。